骨质疏松症是以骨量减少减少、骨微结构破坏为特征,致使骨密度强度下降、骨脆性增加、易发生骨折的一种全身性骨骼疾病。骨质疏松症也是中老年人的常见病、多发病,其导致的骨折(尤其是髋部骨折)是中老年人致残、病死的主要原因。现通过问答形式对骨质疏松的有关问题进行汇总。
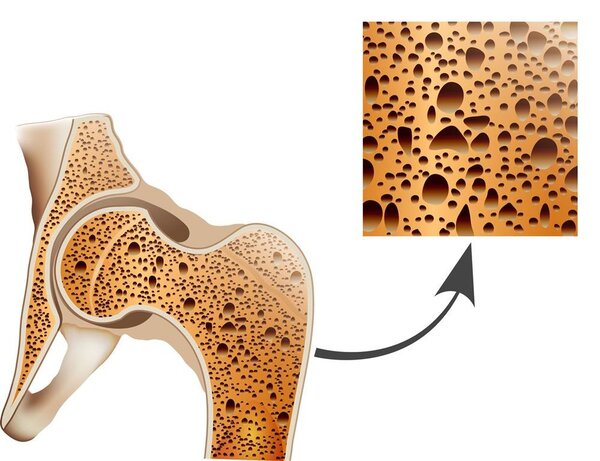
哪些人群易患骨质疏松症?
骨质疏松症高危人群主要包括:(1)65岁以上女性、70岁以上男性;(2)65岁及以下女性或70岁及以下男性者存在一个或多个骨质疏松症高危因素,例如母系家族史、体质量过轻或严重肥胖、性腺功能低下、不良生活方式(嗜烟、酗酒、咖啡因摄入过多、长期营养不良或钙摄入不足、蛋白质摄入过多或不足、高盐饮食、活动少和日照少等);(3)曾有脆性骨折史或父母有骨折史;(4)存在影响骨代谢疾病或使用影响骨代谢药物史,例如长期服用糖皮质激素或其他免疫抑制剂,乳腺癌术后服用内分泌药物,其他疾病(甲状旁腺功能亢进、甲状腺功能亢进、肾衰竭、糖尿病、器官移植、肿瘤、多发性骨髓瘤等血液疾病、克罗恩病等消化道疾病)。
哪些危险因素易致骨质疏松症?
老年性骨质疏松症发生于老年男性、女性人群,女性的发生率约比男性高1倍。对于骨质疏松高危人群,病史尤为重要,其主要危险因素概括如下:

另外,有些药物影响骨代谢,可能会增加骨质疏松症风险,这些药物包括糖皮质激素、抗癫痫药物、芳香化酶抑制剂、促性腺激素释放激素类似物、抗病毒药物、噻唑烷二酮类药物、质子泵抑制剂和过量甲状腺激素等。
如何早期发现骨质疏松?
65岁以上的老年人出现下列情况时,常提示老年性骨质疏松可能:不明原因的慢性腰背疼痛;肌无力;体格细小或细长;青少年有过青春期发育延迟;长期吸烟或酗酒;身材变矮或脊椎畸形;体力活动过少;既往发生过脆性骨折;长期应用影响骨代谢的药物。
骨质疏松症患者应该做哪些检查?
对已诊断和临床怀疑骨质疏松症的患者至少应做以下几项基本检查,以助诊断和鉴别诊断。(1)基本实验室检查:血常规,尿常规,肝、肾功能,血钙、磷和碱性磷酸酶水平,血清蛋白电泳,尿钙、钠、肌酐等;(2)骨骼X线影像。虽可根据常规X线影像骨结构稀疏评估骨质疏松,但X线影像显示骨质疏松时其骨质已丢失达30%以上。胸腰椎侧位X线影像可作为骨质疏松椎体压缩性骨折及其程度判定的首选方法;(3)其他可能检查。为进一步鉴别诊断的需要,可酌情选择性进行以下检查,如红细胞沉降率、C-反应蛋白、性腺激素、血清泌乳素、25羟维生素D、甲状旁腺激素、甲状腺功能、尿游离皮质醇或小剂量地塞米松抑制试验、血气分析、尿本周蛋白、血尿轻链,甚至放射性核素骨扫描、骨髓穿刺或骨活检等检查。
骨质疏松的诊断要点有哪些?
对于无骨折的骨质疏松高危人群,在未作骨活检以确定其微结构时,骨密度测量是实用、有价值的诊断手段。基于骨密度检测结果,建议参照世界卫生组织推荐的诊断标准:①骨密度值低于同性别、同行种族正常成人骨峰值不足1个标准差属正常;②降低1~2.5和标准差为骨量低下(骨量减少);③降低程度等于或大于2.5个标准差为骨质疏松;④符合骨质疏松诊断标准同时伴有一处或多处骨折时为严重骨质疏松。
哪些措施可以预防骨质疏松症?
①均衡饮食,增加富钙食品的摄入,平衡膳食中蛋白质、钙、磷三者之间的比例,避免不合理的配餐以及其它影响钙吸收的因素;②应避免酗酒、吸烟、过度饮用碳酸饮料和咖啡以及过度减肥或过度肥胖;③运动不仅可以增加骨密度,改善骨重建,而且可以增加肌肉力量及耐力,改善关节灵活性,改善步态和平衡能力,改善形体,减少跌倒和骨折的发生;④常规补充钙剂,剂量1200~1500mg/d;⑤适当补充维生素D,剂量800U/d;⑥多晒太阳。


 郑帅
郑帅
 黄阳亮
黄阳亮
 李凯群
李凯群 63阿姨骨密度似30岁,她的4种生活习惯,大部分人都能做到2025-04-01
63阿姨骨密度似30岁,她的4种生活习惯,大部分人都能做到2025-04-01 再次提醒:这4件事是为膝盖“上刑”,希望你早点意识到2025-04-01
再次提醒:这4件事是为膝盖“上刑”,希望你早点意识到2025-04-01 左侧髋关节少量积液是咋回事?2025-04-01
左侧髋关节少量积液是咋回事?2025-04-01 大腿根内侧疼挂什么科2025-04-01
大腿根内侧疼挂什么科2025-04-01 轻微骨裂多少天恢复2025-04-01
轻微骨裂多少天恢复2025-04-01 阳泉哪家医院治甲状腺功能减退好2025-04-01
阳泉哪家医院治甲状腺功能减退好2025-04-01 清远治男性不育正规医院推荐2025-04-01
清远治男性不育正规医院推荐2025-04-01 遂宁哪家医院治淋病权威2025-04-01
遂宁哪家医院治淋病权威2025-04-01 茂名哪家医院治青光眼2025-04-01
茂名哪家医院治青光眼2025-04-01 南阳哪家医院治面部整形比较好2025-04-01
南阳哪家医院治面部整形比较好2025-04-01
