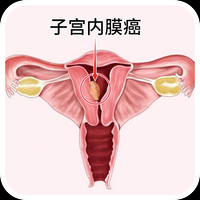
子宫内膜癌流行病学是女性生殖道常见的妇科恶性肿瘤之一,发病率仅次于子宫颈癌,约占女性生殖道肿瘤的20%-30%近年来发病有增高的趋势,美国在过去的二十年间,子宫内膜癌患者的死亡率增加一倍。有年轻化趋势,在发达国家,40岁以下患者由2/10万增长为40-50/10万。2002年全球约有198783例子宫内膜癌,其中50327人死亡,发病率6.5/10万,为女性全部恶性肿瘤的第七位,死亡率为1.6/10万。在第四届中华妇幼健康大会上,北京大学人民医院妇科主任医师魏丽惠就子宫内膜癌的诊治进展做了详细讲述。

在我国,尽管缺乏全国详细的统计资料,但子宫内膜癌也呈现上升状态。对2004-2005年中国恶性肿瘤死亡抽样回顾调查,前十位恶性肿瘤死亡率中,女性恶性肿瘤死亡率为:子宫恶性肿瘤死亡率为4.32/10万,位居第七位;子宫颈癌为2.84/10万,位居第九位。
子宫内膜癌和肥胖
魏教授介绍说,子宫内膜癌与肥胖有一定的相关性。女性在绝经后脂肪组织中的芳香化酶可将肾上腺分泌的雄烯二酮转化为雌酮,脂肪组织越多转化能力越强;雌酮是绝经后妇女身体内主要的雌激素,绝经后的子宫内膜长期受到无孕激素拮抗的雌酮影响,可导致子宫内膜增生和癌变;脂肪组织过多将增加雌激素的储存,其结果是造成血浆中雌酮水平增高。
肥胖和围绝经期者排卵减少后,孕激素的分泌减少,肥胖易伴有黄体期孕激素分泌不足,或伴有月经不调或必经,可导致子宫内膜癌的发生;肥胖者的高脂以及低碳水化合物、低纤维饮食增加子宫内膜癌。
子宫内膜癌的诊断治疗
魏教授说:“75%子宫内膜癌均为早期患者,极早期可无症状。阴道出血是最常见的症状,仅根据症状难以确诊。”子宫内膜癌主要通过辅助检查诊断并确诊:阴道彩色B超(观察病灶部位、有无侵肌,流血阻力);CT、MRI检测,进行术前病理诊断及临床分期;分段诊断性刮宫病理学检查;宫腔镜(早期病变的镜下活检)。魏教授说:“5%的患者年龄都在40岁以下,因此治疗的同时保留生育功能就很重要。”
由于保留生育功能应用孕激素治疗时有风险的,有条件者最好治疗前进行宫腔镜检查,确定病灶的范围,并经影像学检查除外淋巴转移。大剂量孕激素治疗3-6个月,并于治疗后定期监测子宫内膜癌病灶的变化。在治疗3个月时应用宫腔镜评估内膜变化。如病理证实内膜逆转,应尽早给与促排卵药物,并在完成生育功能后进行子宫切除。
39健康网(www.39.net)专稿,未经书面授权请勿转载。
(责任编辑:王怡群)






 刘泽群
刘泽群
 谭金凤
谭金凤


 “没有处女膜,你就不完整”,这层膜到底有啥用?别再被绑架了2025-04-01
“没有处女膜,你就不完整”,这层膜到底有啥用?别再被绑架了2025-04-01 男性衰老时,往往“下半身”会有4个变化,若1个不占,恭喜还年轻2025-03-25
男性衰老时,往往“下半身”会有4个变化,若1个不占,恭喜还年轻2025-03-25 手指长短或跟性能力有关?4个男性生理知识,男女都该看看2025-03-25
手指长短或跟性能力有关?4个男性生理知识,男女都该看看2025-03-25 为什么有些女生胸部柔软像面包,有些却硬得像馒头?告诉你答案2025-03-25
为什么有些女生胸部柔软像面包,有些却硬得像馒头?告诉你答案2025-03-25 太早有房事,会有什么危害?几岁开始才好?别害羞,男女都需了解2025-03-18
太早有房事,会有什么危害?几岁开始才好?别害羞,男女都需了解2025-03-18 男人3分钟算快吗?多久才正常?3个生理知识,男女都该了解2024-08-30
男人3分钟算快吗?多久才正常?3个生理知识,男女都该了解2024-08-30 老年艾滋病患者增长:比文盲更要命2024-08-16
老年艾滋病患者增长:比文盲更要命2024-08-16 为什么得肾结石的男性越来越多?跟3种食物有关,你可能也天天吃2024-08-16
为什么得肾结石的男性越来越多?跟3种食物有关,你可能也天天吃2024-08-16 严肃科普:男人一定要割“皮”吗2024-08-16
严肃科普:男人一定要割“皮”吗2024-08-16 一个伤肾的坏习惯,却有3亿人沉迷2024-08-16
一个伤肾的坏习惯,却有3亿人沉迷2024-08-16
