
慢性肾小球肾炎引起肾的改变可能是免疫介导性炎症、遗传因素、高血压、药物副作用或糖尿病等引起的,需要根据具体病因进行针对性治疗。建议患者及时就医,以便获得适当的治疗和管理。
1.免疫介导性炎症
免疫介导性炎症是由机体免疫系统异常激活导致的肾脏组织损伤,包括细胞浸润、纤维化等病理变化。控制免疫反应可以减轻炎症对肾脏的影响,如使用糖皮质激素和免疫抑制剂。
2.遗传因素
遗传因素可能增加慢性肾小球肾炎的风险,因为某些基因变异可能导致肾脏功能障碍。评估家族史可以帮助识别高风险个体并采取预防措施,例如定期体检。
3.高血压

长期高血压可导致肾小球内压力增高,进而影响肾小球毛细血管壁的结构和功能,促进蛋白尿的发生和发展。降压药如ACE抑制剂和钙通道阻滞剂可用于控制血压,减少蛋白尿。
4.药物副作用
某些药物通过直接毒性作用或诱导免疫应答导致肾脏损伤,出现血尿、水肿等症状。停用疑似致病药物是最直接有效的处理方式,如非甾体抗炎药。
5.糖尿病
糖尿病患者血糖水平持续升高,会导致微血管病变,进一步损害肾小球的功能,从而引起肾小球硬化。胰岛素治疗是控制糖尿病的主要手段之一,能够降低血糖浓度,延缓病情进展。
建议定期进行肾功能检测,以监测疾病的进展情况。此外,保持健康的生活方式,如均衡饮食和适量运动,也有助于保护肾脏健康。
 39健康网
39健康网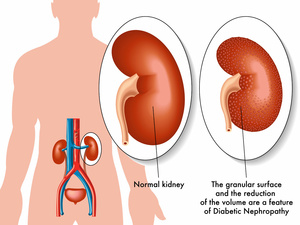 综合性肾炎是什么引起的病2024-12-20
综合性肾炎是什么引起的病2024-12-20 膜性肾病是怎么回事儿2024-12-20
膜性肾病是怎么回事儿2024-12-20 妊娠期肾病综合征产后多久恢复好2024-12-20
妊娠期肾病综合征产后多久恢复好2024-12-20 妊娠期肾病综合征治得好吗能治好吗2024-12-20
妊娠期肾病综合征治得好吗能治好吗2024-12-20 过敏性肾炎吃什么食物好2024-12-20
过敏性肾炎吃什么食物好2024-12-20 流鼻血跟肾炎有关系吗2024-12-20
流鼻血跟肾炎有关系吗2024-12-20 慢性肾功能障碍和衰竭一样吗严重吗2024-12-20
慢性肾功能障碍和衰竭一样吗严重吗2024-12-20 急性肾衰竭的主要症状一般为2024-12-20
急性肾衰竭的主要症状一般为2024-12-20 北京看阴道出血医院排名2025-01-03
北京看阴道出血医院排名2025-01-03 北京看阴唇医院排名2025-01-03
北京看阴唇医院排名2025-01-03 北京看意外怀孕医院排名2025-01-03
北京看意外怀孕医院排名2025-01-03
 自卑心理评估,测你内心真实的自卑程度心理测试
自卑心理评估,测你内心真实的自卑程度心理测试 什么造成胁腹部疼痛?心理测试
什么造成胁腹部疼痛?心理测试









