新型冠状病毒肺炎(COVID-19)的临床表现可从轻症到重症再到危重症。此前的研究只描述了COVID-19患者的一般流行病学特征、临床表现和临床结局。然而,危重症患者的具体信息仍然未知,而这些资料对降低死亡率至关重要。
当地时间2月21日,《柳叶刀呼吸医学》(The Lancet Respiratory Medicine)在线发表了一篇题为《中国武汉地区危重患者新型冠状病毒肺炎的临床病程和预后:一项单中心、回顾性、观察性研究》的论文,总结分析了武汉金银潭医院于疫情早期收治的52例危重症患者的临床病程和预后情况。研究团队来自华中科技大学同济医学院和武汉金银潭医院。
本研究中的危重症患者的临床特征和病死率具有重要价值,将有助于早期鉴别哪些人有进展至危重症的风险,以及哪些人最有可能从重症监护治疗中获益。
摘要
在这项结果单中心、回顾性、观察性研究中,研究人员共纳入了52位COVID-19危重症成人患者,这些患者于2019年12月下旬至2020年1月26日期间被收治入重症监护病房(ICU)。
研究中的危重患者被定义为被收入ICU且需要机械通气,或吸氧浓度(FiO2)≥60%的患者,该定义不同于国家卫健委发布的第六版新冠肺炎诊疗指南。
分析显示,疫情早期金银潭医院收治的710例COVID-19患者中,危重症患者有52例。这52位患者的平均年龄为59.7(SD 13.3)岁,其中男性35例(67%),合并慢性基础疾病(心脑血管疾病、糖尿病等)者21例(40%),出现发热症状者51例(98%)。截至2020年2月9日,32名(61.5%)患者在28天内去世,他们从入住ICU到死亡的中位时间为7天(IQR 3-11)。
与存活者相比,去世患者的年龄更大(64.6岁vs. 51.9岁),更易发生急性呼吸窘迫综合征(ARDS)(26例[81%] vs 9例[45%]),更需要机械通气(30例[94%]vs 7例[35%])。
多数危重症患者存在器官功能损伤,其中ARDS 35例(67%),急性肾损伤15例(29%),心肌损伤12例(23%),肝功能不全15例(29%),气胸1例(2%);37例(71%)患者需要机械通气;7例(13.5%)患者发生院内感染。
结果
截至2020年1月26日,武汉金银潭医院共收治了710例确诊为COVID-19的患者,其中658例(93%)不符合研究条件。
因此,本研究最终纳入了52名(7%)重症患者(图1),所有患者均为武汉市居民,均从其他医院转入。
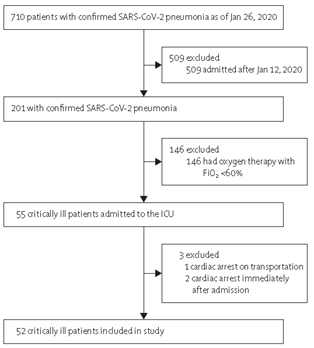
图1 受试者的筛选流程
1. 患者基本特征与接受的治疗
患者的平均年龄为59.7岁(标准差,SD 13.3),其中27名(52%)患者的年龄超过60岁(表1);
表1 受试者的基线特征

35名(67%)患者为男性;
17名(33%)患者有过华南海鲜市场的暴露史;
10名(19%)患者有与已确诊或高度疑似COVID-19患者的密切接触史;
21名(40%)患者合并慢性病,其中7例(13.5%)患有脑血管病的患者均在28天时死亡。
所有患者的胸部X线片均可见双侧浸润。
患者最常见的症状是发热(98%),咳嗽(77%)和呼吸困难(63.5%,表2)。
在这52名重症患者中,有6名(11%)患者直到首次出现与COVID-19病毒感染相关症状的2-8天后才发热。
表2 患者的症状与并发症

从症状发作到影像学确诊的中位时长为5(IQR 3-7)天;从症状发作到转入ICU的中位时长为9.5(7.0-12.5)天。
患者的急性生理学及慢性健康状况评分II(APACHE II)中位得分为17(IQR 14-19,表4)。
大多数患者合并器官功能受损,其中35名(67%)患者存在ARDS, 15名(29%)患者合并急性肾损伤,12名 (23%)患者合并心肌损伤,15名(29%)患者存在肝功能障碍,1名(2%)患者存在气胸(表2)。
高敏肌钙蛋白(hsTNI)的中位数为161.0(IQR 41.8-766.1)pg/mL。
7名患者在院内受感染,其中1名(2%)患者受耐碳青霉烯类肺炎克雷伯菌感染,在其他5名(10%)患者的呼吸道分泌物中分别发现了黄曲霉菌、烟曲霉菌、广谱β-内酰胺酶(ESBL)阳性肺炎克雷伯菌、ESBL阳性铜绿假单胞菌和ESBL阴性粘质沙雷氏菌。1名(2%)患者的尿培养中出现了白色念珠菌(表2)。
33例(63.55%)患者接受了高流量鼻导管氧疗,37例(71%)接受了机械通气,6例(11.5%)接受了俯卧位通气,6例(11.5%)接受了体外膜肺氧合(ECMO),9例(17%)接受了肾替代疗法,18例(35%)接受了血管收缩剂(表3)。
表3 患者所接受的治疗手段

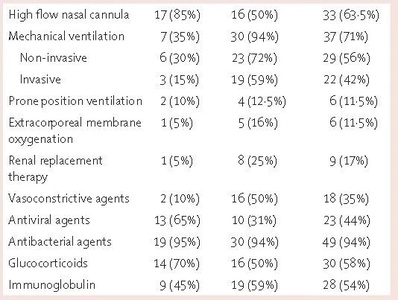
23例(44%)患者使用了抗病毒药物,49例(94%)患者使用了抗生素,30例(58%)患者使用了糖皮质激素(表3)。18例(35%)患者使用了奥司他韦,14例(27%)患者使用了更昔洛韦,7例(13.5%)患者使用了洛匹那韦。
2. 主要结局
在这52例重症患者中,32例(61.5%)患者在28天内死亡,这些患者从转入ICU到死亡的中位时长仅为7(IQR 3-11)天(图2)。
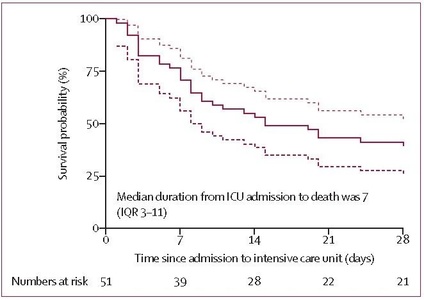
图2 危重症患者的生存状况
注:虚线代表95%置信区间(95% CI);1例患者在入住ICU后24小时内死亡
与幸存者相比,死亡患者更可能出现ARDS(26 [81%] vs 9 [45%]),更可能需要机械通气(30 [94%] vs 7 [35%])。在37例接受机械通气的患者中,30例(81%)在28天内死亡。
在20名幸存者中,最终8名患者成功出院;3名患者在第28天时仍在进行有创机械通气,其中1名患者同时也使用了ECMO;1名患者采用无创机械通气;1名患者使用高流量鼻导管;6名患者使用普通鼻导管。
与幸存者相比,死亡患者的年龄更大(死亡患者平均64.6 岁[SD 11.2],幸存者平均51.9岁[12.9]),并且更有可能合并慢性病(死亡患者中有17[53%]名合并慢性病,幸存者中只有4名[20%]合并慢性病;表1)。
从症状显现到影像学确诊的中位时长、以及从症状显现到被收治入ICU的中位时长,幸存者与非幸存者之间无明显差异(表4)。
表4 幸存者和非幸存者之间的重症监护措施与生命体征差异
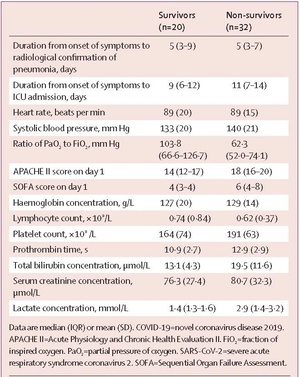
在非幸存者中,氧分压(PaO2)与FiO2的比值明显更低。根据转入ICU时的APACHE II评分和SOFA评分,非幸存者的状况比幸存者更为严重。
44名(85%)患者出现了淋巴细胞减少,两组之间的比值无明显差异。与幸存者比较,非幸存者更可能进展至ARDS,更可能需要接受机械通气(不管是有创机械通气还是无创机械通气)。
讨论
本文报道了52例确诊COVID-19病毒感染严重低氧血症的危重症患者。28天内有32名(61.5%)危重症患者死亡。在所有纳入分析的患者中,37名(71%)需要机械通气,而35名(67%)患有ARDS。由于目前尚未发现治疗COVID-19的特效药物,因此主要的治疗方法是对症支持治疗。
据我们所知,这是首次对感染COVID-19病毒的危重症患者进行的研究。之前发表的三例危重症患者研究,由于患者人数太少,无法总结这些COVID-19患者的特征和病死率。与SARS-CoV和中东呼吸综合征(MERS)类似,COVID-19病毒是一种可传播给人类的冠状病毒,感染了这些病毒的危重症患者的病死率较高。
但是,在本文队列研究中,COVID-19危重症患者病死率高于之前的SARS危重症患者。一项对加拿大13所医院,38名危重症SARS患者的队列研究,有29名(76%)患者需要机械通气,其中13名(43%)患者在28天内死亡,另有6名(16%)患者仍需接受机械通气。据报道,在新加坡和香港对感染SARS危重症患者的队列研究中,至28天时,病死率分别为38%(17/45)和26%(14/54)。在我们的队列研究中,得出的COVID-19危重症患者病死率很可能高于MERS感染的危重症患者的病死率。一项关于沙特阿拉伯2家医院的12名MERS患者的队列研究,有7名(58%)患者在90天内死亡。由于我们队列中的随访时间较短,因此我们假设,28天后病死率可能高于MERS-CoV患者。
重症病毒性肺炎的基本病理生理是严重的ARDS。男性比女性患者更容易发展为ARDS,年龄较大(> 65岁)比年龄较小的患者更容易发展为ARDS。因此,COVID-19病毒引起的重症肺炎在28天时的病死率与严重ARDS的死亡率相似是合理的,即接近50%。随着治疗水平的提高,COVID-19危重患者的病死率有望减轻。
如先前研究所述,COVID-19病毒感染的患者中近70%是男性。本研究患者比先前研究年龄更大。我们观察到非幸存者的年龄大于幸存者。基于之前的研究证据表明,老年男性患者最容易感染COVID-19病毒。如之前报道,有脑血管疾病病史的患者如果感染COVID-19病毒,则发展成危重症或死亡的风险更高。
在我们的队列研究中,发热是COVID-19患者最常见的症状,但并非所有患者都发热。我们还发现6例患者(11.5%)初始发病时未见发热,而实际是在2-8天后的检测被发现。发热症状的延迟阻碍了COVID-19病毒患者的早期识别——如果患者无症状,则更难鉴别。从症状发作到影像学确诊为肺炎的时间中位数为5(3-7)天,这意味着早期或反复的放射学检查对筛查COVID-19患者很有用。
从实验室监测结果可得出,在该队列研究中,超过80%的危重症患者出现了淋巴细胞减少症。淋巴细胞减少症是COVID-19病毒感染危重症患者的显著特征,因为COVID-19病毒颗粒的靶向侵袭会损伤淋巴细胞的细胞质成分并使其损坏。此外,淋巴细胞减少症在MERS感染的危重症患者中也很常见,这是淋巴细胞凋亡的结果。因此,我们假设在COVID-19病毒感染的危重症患者中,淋巴细胞的坏死或凋亡也会诱导淋巴细胞减少。之前的研究显示,在感染了COVID-19病毒的非危重患者中,仅有35%出现轻度淋巴细胞减少,这表明淋巴细胞减少的严重程度反映了COVID-19病毒感染的严重程度。
机械通气是危重患者的主要的支持疗法。我们的患者PaO2/FiO2的比值低于中南医院收治的患者。本研究中,幸存者和非幸存者之间PaO2/FiO2比值存在显著差异,表明该比值与疾病的严重程度和预后相关。COVID-19病毒感染患者机械通气的气压伤似乎不如SARS-CoV患者机械通气严重。此研究中,气压伤仅发生在住院时间近1个月的1名(2%)患者,在SARS患者治疗时,约有25%发生气压伤。
在没有确切证据的情况下,将近一半的患者接受了抗病毒药物治疗,一半以上的患者接受了静脉注射糖皮质激素治疗。洛匹那韦治疗的患者正在接受中国临床试验注册中心(ChiCTR2000029308)的一项临床试验。瑞德西韦被用于治疗美国首位SARS-CoV-2肺炎患者。瑞德西韦的临床试验招募轻至中度COVID-19病毒患者(NCT04252664)和重度患者(NCT04257656)。尽管重症SARS或MERS肺炎患者通常使用静脉注射糖皮质激素,但其疗效仍存在争议,其用于COVID-19的治疗也引起争议。一项正在进行的临床试验(NCT04244591)可能有助于阐明这些药物治疗的安全性和有效性。
这项研究有几个局限性。如研究样本量较少,ICU内具体设备设置信息不详,研究性质属于回顾性研究。该研究可对COVID-19危重症患者的临床病程和结局进行初步评估,后续仍需要进一步的研究。
总之,COVID-19危重症患者的病死率很高。非幸存者的生存期很可能是在ICU入院后的1-2周。合并症和ARDS的老年患者(> 65岁)死亡风险增加。COVID-19的严重程度给医院的重症监护资源造成了极大的压力,尤其是在人员或资源不足的情况下。


 海外厨师在坦桑尼亚遭严重烧伤,万里跨国转运广州获重生2026-01-30
海外厨师在坦桑尼亚遭严重烧伤,万里跨国转运广州获重生2026-01-30 全国首家!淋巴水肿健康管理门诊在广州启用,患者不必“辗转多科”2026-01-27
全国首家!淋巴水肿健康管理门诊在广州启用,患者不必“辗转多科”2026-01-27 600公里,不到3小时!直升机将南宁危重患者成功转运至广州2026-01-17
600公里,不到3小时!直升机将南宁危重患者成功转运至广州2026-01-17 珠江医院完成华南首例梅杰综合征四通道脑深部电刺激手术2026-01-09
珠江医院完成华南首例梅杰综合征四通道脑深部电刺激手术2026-01-09 “献血达人”再送生命的礼物:广州护士陈继华捐骨髓救人2026-01-06
“献血达人”再送生命的礼物:广州护士陈继华捐骨髓救人2026-01-06 艾滋病手脚冰凉怎么治2026-02-07
艾滋病手脚冰凉怎么治2026-02-07 跪坐能否改善手脚冰凉2026-01-29
跪坐能否改善手脚冰凉2026-01-29 孕妇生了孩子手脚冰凉2026-01-29
孕妇生了孩子手脚冰凉2026-01-29 脾胃失常不胖怎么调理2026-01-29
脾胃失常不胖怎么调理2026-01-29 怎么治疗夜间惊恐发作2026-01-29
怎么治疗夜间惊恐发作2026-01-29
