来源丨医学界肿瘤频道
该名单重点考虑近年来美国、欧盟或日本批准上市,而我国尚未上市的用于罕见病治疗的新药;以及用于防治严重危及生命或严重影响生活质量的疾病,且尚无有效治疗手段或具有明显临床优势的新药。
对于这些药品的上市申请, 国家食品药品监督管理总局将按照优先审评审批程序,加快审评审批。
一
PD-1抑制剂不止一个,为何“K药”成为唯一
在中国,肺癌的发病率和死亡率均高居所有癌症之首,每年新发病例达78.1万例[3],相当于平均每10分钟就有15人罹患疾病, 最为常见的肺癌类型为NSCLC,而且68%的肺癌患者被确诊时已是晚期[4]。自2016年“K药”在美国获批一线单药治疗PD-L1高表达(PD-L1≥50%) 的NSCLC, 到2017年获批联合培美曲塞及铂类化疗一线治疗NSCLC, 到今年在ASCO上公布的“K药”治疗PD-L1表达≥1%的KEYNOTE-042研究结果和“K药”联合化疗治疗鳞状NSCLC的KEYNOTE-407研究结果,“K药”被证明无论是在单药,还是联合化疗一线治疗治疗鳞状和非鳞状NSCLC上,它都展示了相比标准化疗更优越的疗效和生存获益[5~8]。
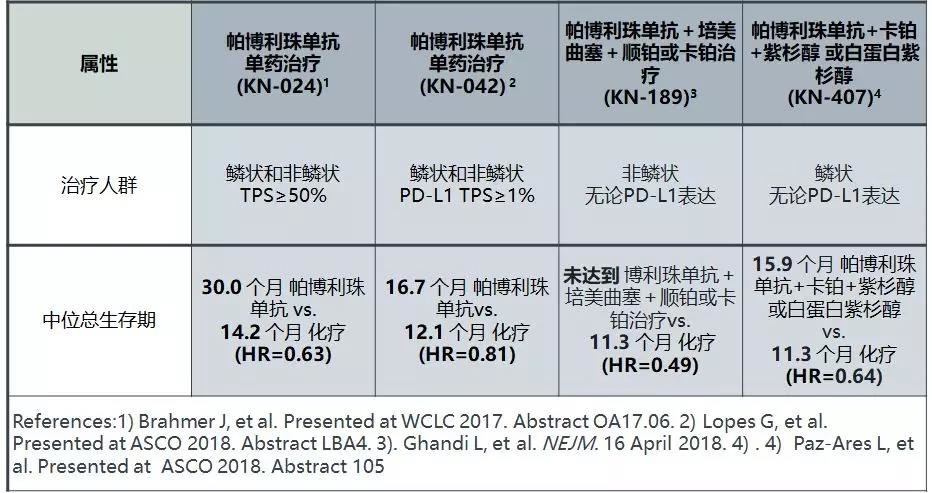
在所有的PD-1单抗中, “K药”是目前唯一一个显示在单药一线治疗,或联合化疗一线治疗NSCLC时能带来总生存(OS)获益,降低死亡风险的PD-1抑制剂[9~11]。
吉林省肿瘤研究所所长、吉林省肿瘤医院程颖院长评论道:
帕博利珠单抗作为肺癌免疫治疗领域的一匹黑马, 在单药二线治疗和一线治疗中取得骄人战绩之后,并没有停下探索前行的脚步:
基于KEYNOTE-021G的结果, 帕博利珠单抗获批联合化疗用于非鳞NSCLC人群一线治疗;
之后“乘胜追击”,今年连续发布KEYNOTE-189和KEYNOTE-407两项重磅研究结果,不但进一步巩固了帕博利珠单抗联合化疗一线治疗非鳞NSCLC的地位,在鳞癌一线治疗中也赢得一席之地;
称帕博利珠单抗为“神药”可能不合适,但它更近似于一把“神钥”,因为它不但开启了NSCLC肿瘤免疫一线治疗的时代,而且让我们看到一线治疗为改善患者生存获益所带来的无限“可”能。
二
一线治疗PD-1单抗相比二线单抗带来更显著的生存获益
在今年的6月15日,国内首个免疫肿瘤治疗药物,百时美的PD-1免疫检查点抑制剂,纳武利尤单抗注射液的上市申请获批。获批适应证是治疗表皮生长因子受体(EGFR)基因突变阴性和间变性淋巴瘤激酶(ALK)阴性、既往接受过含铂方案化疗后疾病进展或不可耐受的局部晚期或转移性NSCLC的经治成人患者[12],用法用量为3mg/kg,每2周静脉注射一次。在全球大多数国家和地区,纳武利尤单抗已成为二线NSCLC的标准治疗。
那相比化疗失败之后再用PD-1单抗治疗, PD-1单抗一线治疗是否能带来更显著的生存获益呢?关于帕博利珠单抗单药一线治疗的一项III期临床研究(KEYNOTE-024)的研究结果给出了明确的答案。
在这个研究中,化疗对照组的病人在出现疾病进展后转换为使用PD-1单抗 (就是临床研究中的患者组交叉), 这时PD-1单抗就是二线治疗。
研究结果显示,帕博利珠单抗单药一线治疗方案比单药二线治疗方案为患者带来更显著的生存获益:
一线治疗组的中位生存时间达到30个月,二线治疗组为14.2个月,一线治疗组的总生存期延长了近16个月,HR=0.63,减少死亡风险37%。

同济大学医学院肿瘤研究所所长、同济大学附属上海肺科医院周彩存教授指出:
对比PD-1单抗的临床研究结果可以看出,PD-1单抗一线治疗相比二线治疗带来更优越的生存获益,所以对于符合条件的NSCLC患者,PD-1单抗用得越早,生存获益就越大,是符合条件的非小细胞肺癌患者的「不二」选择。
三
是单药一线还是联合化疗一线
目前“K药”在美国已获批的一线治疗NSCLC的适应证有两个,分别是:
单药一线治疗PD-L1高表达(PD-L1≥50%) 的之前未曾接受过系统化疗的晚期非小细胞肺癌病人(包括鳞状和非鳞状NSCLC);
联合培美曲塞及铂类化疗一线治疗非鳞NSCLC[13]。
“K药”这两个适应证在美国获批的用法用量均为200mg固定剂量,每3周静脉注射一次。 CDE会加速审评审批哪个适应证呢?
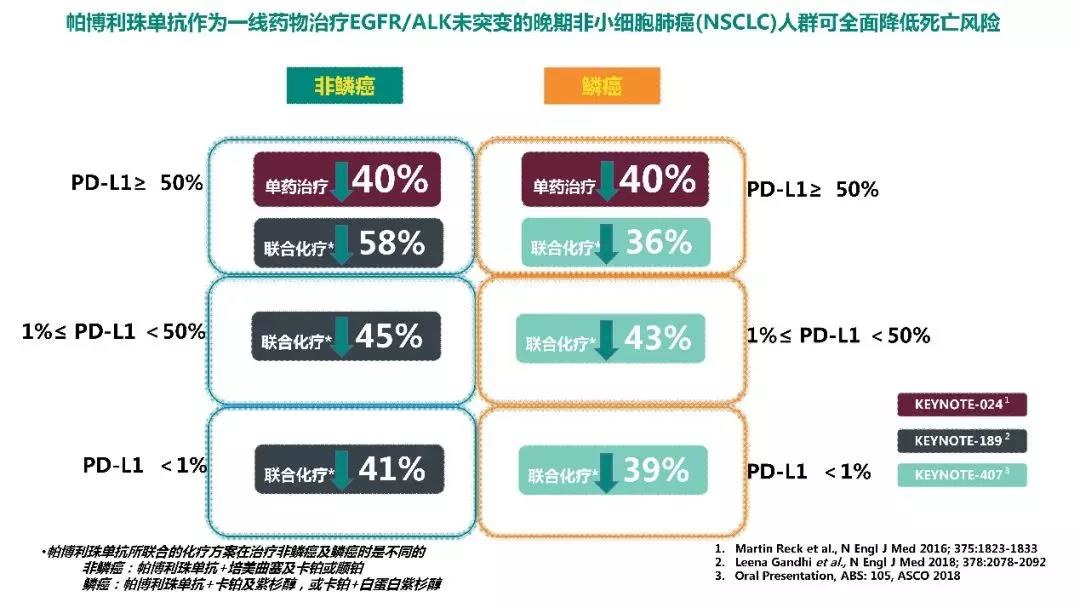
如果此次加速获批的是单药一线治疗NSCLC (包括鳞状和非鳞状NSCLC),PD-L1检测就至关重要。美国FDA要求接受 “K药”单药治疗的患者必须使用指定的检测试剂进行PD-L1检测,以筛选最有可能从“K药”治疗中取得最大生存获益的NSCLC病人。
PD-L1高表达(TPS≥50%)患者大约占据所有野生型(未突变)EGFR/ALK非小细胞肺癌患者总人群的三分之一。PD-L1检测的重要性不只限于“K药”的临床应用。针对另外一个已经在国内上市的PD-1抑制剂纳武利尤单抗(俗称“O药”) 的临床研究结果也显示了类似的结果[14]。
CA-057研究结果显示,在“O药”单药二线治疗非鳞非小细胞肺癌时,治疗疗效与PD-L1表达高低呈正相关,即PD-L1表达越高,中位总生存期越长[14]。
CA209-003临床研究5年随访结果表明,经过5年随访,多线治疗失败的晚期肺癌患者使用“O药”治疗,16%的患者依然健在,称得上是临床“治愈”; 而且PD-L1表达越高,生存期越长:PD-L1表达超过50%的13名患者,5年生存率达43%,意味着接近一半的患者可以活过5年[15]。
因此,今年美国国家综合癌症网络(NCCN)发布的NSCLC指南推荐,对于那些没有驱动基因突变的晚期NSCLC病人, 在开始PD-1免疫检查点抑制剂一线治疗前,必须接受PD-L1检测。
对于PD-L1表达阴性或者低表达人群(约占据所有野生型EGFR/ALK非小细胞肺癌患者总人群的三分之二),周彩存教授认为,帕博利珠单抗联合化疗可以带来比标准化疗更大的生存获益,可能是未来的一个更好的选择。
因此, PD-L1检测的意义在于检测结果可以帮助医生判断是单药,还是联合治疗NSCLC。周彩存教授分析道:
对于PD-L1阴性或低表达的病人,KEYNOTE-189和KEYNOTE-407研究结果告诉我们,帕博利珠单抗联合化疗治疗鳞状或非鳞NSCLC可以带来比标准化疗更大的生存获益,‘K药’联合化疗治疗应该是一个更好的选择。
但对于PD-L1高表达(TPS≥50%)的非小细胞肺癌病人,无论是鳞癌还是非鳞癌,帕博利珠单抗单药治疗肯定会是未来的标准治疗方案。并且,NCCN最新发布的NSCLC指南也给出了一致的推荐:对于驱动基因[16]阴性,且PD-L1表达<50%的患者,一线治疗可选择帕博利珠单抗+培美曲塞+卡铂/顺铂(非鳞状NSCLC)或帕博利珠单抗+(白蛋白结合型)紫杉醇+卡铂(鳞状NSCLC);对于驱动基因阴性,且PD-L1表达≥50%的患者,一线治疗可选择帕博利珠单抗单药治疗[17]。
周彩存教授指出,PD-1抑制剂并非对所有NSCLC患者都有效,因此,无论是二线还是一线治疗NSCLC,无论是治疗鳞状还是非鳞状NSCLC, 在开始PD-1免疫检查点抑制剂治疗前,如果有条件,都应该接受PD-L1检测。不给NSCLC病人做PD-L1检测,治疗就失去了精准性。
 39健康网
39健康网 平滑肌瘤会癌变吗2025-03-15
平滑肌瘤会癌变吗2025-03-15 腹部ct可以排除肿瘤吗2025-03-15
腹部ct可以排除肿瘤吗2025-03-15 为什么化疗了还会复发转移2025-03-15
为什么化疗了还会复发转移2025-03-15 宫颈小叶状腺体增生是癌前病变吗2025-03-15
宫颈小叶状腺体增生是癌前病变吗2025-03-15 癌不排除是什么意思2025-03-15
癌不排除是什么意思2025-03-15 宫颈鳞癌IBI期能活多久2025-03-15
宫颈鳞癌IBI期能活多久2025-03-15 hpv病毒靶向排毒治疗有效吗2025-03-15
hpv病毒靶向排毒治疗有效吗2025-03-15 睡觉打鼾突然停止呼吸2025-03-15
睡觉打鼾突然停止呼吸2025-03-15 洛阳产后抑郁症去哪里治权威2025-03-15
洛阳产后抑郁症去哪里治权威2025-03-15 九江哪家医院治焦虑症专业2025-03-15
九江哪家医院治焦虑症专业2025-03-15 黄石哪里有治肝硬化的医生2025-03-15
黄石哪里有治肝硬化的医生2025-03-15 邢台治多囊卵巢综合症权威医院推荐2025-03-15
邢台治多囊卵巢综合症权威医院推荐2025-03-15 抚州哪家医院治风湿性关节炎2025-03-15
抚州哪家医院治风湿性关节炎2025-03-15
 自卑心理评估,测你内心真实的自卑程度心理测试
自卑心理评估,测你内心真实的自卑程度心理测试 子宫癌自测心理测试
子宫癌自测心理测试







