报道专家 | 陆军军医大学西南医院陈兵教授
记者|徐徐
身边总有些朋友,长年累月减肥,却越来越胖;饿瘦了2斤,吃回来4斤。到底是什么原因,让我们无法自如地控制体重?
2018年中华医学会内分泌学年会(CSE)上,陆军军医大学西南医院陈兵教授就减肥反弹及其相关热点问题发表了精彩观点,小编对此进行了整理,分享给各位读者~
遏制不住的全球“发胖”
1975~2014年,全球男性肥胖人口从0.34亿增长至2.66亿,女性肥胖人口从0.71亿增长至3.75亿。
其中,中国男性肥胖人口从70万增长至4320万,女性肥胖人口从170万增长至4640万,位居世界首位。
WHO发布的《2013~2010年预防和控制非传染性疾病全球行动计划》中提出,到2025年要使全球肥胖率较2010年停止增长。
然而,全球“发胖”的势头并没有得到遏制。根据2000年后的发展趋势,每个国家实现肥胖控制目标的可能性几乎为0。如果继续以该趋势发展,到2025年全球肥胖率男性将高达18%,女性将超过21%,严重肥胖的男性将超过6%,女性将超过9%,全球1/5的人群为肥胖者。
治疗手段有哪些?
目前肥胖的治疗策略以生活方式干预为主,其次是药物治疗和代谢手术治疗。
2016年美国内分泌医师协会/美国内分泌协会(AACE/ACE)发布的《肥胖患者综合管理临床实践指南》中提到:先要对肥胖患者进行并发症的评估和分级,根据体质指数(BMI)、是否有并发症(心脏代谢性疾病和生物力学并发症)以及并发症的严重度分级选择治疗方式和治疗强度。
问题的关键在于这些治疗的效果如何?
反弹、反弹、还是反弹!
2013年,NEJM发表了一项随访超过10年的多中心随机对照研究,该研究纳入5145例超重或肥胖的T2DM患者,将其随机分为强化生活方式干预组和对照组,以探讨强化生活方式干预长期减重效果和对心血管终点事件的影响。
结果表明,相比于对照组,强化生活方式干预组体重减轻更明显,并可以降低糖化血红蛋白和其他心血管危险因素。
然而,这样的成果对于大多数人而言,仅是昙花一现。
美国一项研究报道,30%~60%的肥胖患者,在治疗后,1年内体重又回到基线水平,5年反弹率接近100%;香港的一项调查发现,84%的减肥者减肥后体重反弹;英国每年1200万的节食减肥人群中,仅有不到10%的人能成功减重,绝大多数人会在一年内复胖。
NBC曾做过一档减肥真人秀——《超级减肥王》,节目中14多位参赛者平均每人减重超过100磅(约90斤)。但是,在6年后,14人中只有1人保住的减肥成果,其他人全部复胖,有些人甚至比赛前更胖。
到底是为啥,死活瘦不下来,说好的努力就会有回报的呢?这在减肥上面好像行不通啊!
瘦不下来的N种可能原因
1. 减重这件事,大脑是拒绝的
为什么体重如此难以维持,事实上,反弹不是你意志力差,而是因为机体存在防止体重丢失的机制。
如图1所示,减肥者的脂肪细胞的大小和瘦素的循环水平都有所降低,脂肪热量更容易被脂肪组织分割成储存,而不是在骨骼肌中被氧化。
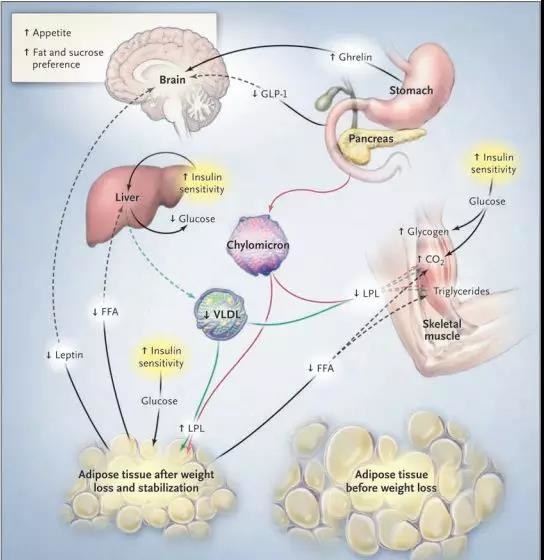
图1 保持脂肪组织质量的生物机制
理想情况下,大脑会在潜意识中管理体重,微妙地调整饮食和运动水平,确保身体和所得即所需,不多也不少,这被称为“大脑体重”。只要在“大脑体重”范围之内,体重就容易维持;范围之外,无论高低,都难以为继。
因此,当减肥者体重小于大脑体重时,大脑会展开顽强的抵抗,调动食欲,吸收能量;同时,减少活动,降低消耗。
减少进餐所摄取的葡萄糖和甘油三酯,会导致体内营养物质消耗增加,增强甘油三酯的餐后抑制,向大脑传达营养缺乏的信号。这种信号会使下丘脑和丘脑产生”合成代谢“的神经信号,从而刺激食欲(黑箭头)并增强外周组织的代谢效率。代谢效率提高和食物热效应的减少有助于抑制能量消耗(点黑线)。此时,食欲和能量消耗之间产生了巨大的能量缺口,大脑会调定食物摄入,以限制体重的过度减少,维持体重平衡。

图2 体重维持的代偿机制
值得注意的是,大脑体重也并非一成不变的。
如果一个人格外能吃,或者不饿的时候照样嘴巴不停地吃,此时随着腰围、体重上涨的还有“大脑体重”。相反,一个人如果时常又冷又饿,他的“大脑体重”可能降低。
总之,减重反弹是大脑的错,不是你的锅!
2. 意志力的角斗
所以,减重更应该称之为一场意志力的较量。Nenad Medic对肥胖和正常人在食物选择方面进行过一场测试,两组在面对食物图片时候都能理智地选择更加健康的食物,但是,当面对真实食物时,肥胖组毅然转而投向垃圾食品的怀抱。
可见,胖子对食物的抵抗力更加薄弱。
3. 记忆效应:你的身体有肥胖记忆
有小鼠实验表明,相比于从未经历肥胖的小鼠,经历过肥胖和减肥的小鼠,无论给予高脂饲料还是普通饲料,体重增加速率都更快。不仅如此,小鼠因高脂诱导肥胖所产生的肥胖记忆能够维持至少2个月。说明肥胖会被身体长期记忆,导致机体即便瘦下来也很快会复胖。
肥胖记忆形成可能和免疫系统有关。在肥胖记忆产生过程中,白色脂肪组织中CD4+T淋巴细胞数量显著上升,尤其是促进炎症发生的辅助T细胞Th1和Th17。
实验发现,在免疫缺陷和免疫抑制处理的小鼠中,肥胖记忆消失了。而通过移植有肥胖记忆小鼠的骨髓细胞,可以向正常小鼠中引入肥胖的记忆。
综上,免疫系统的激活可能是肥胖记忆产生的关键,CD4+T淋巴细胞在其中起到了至关重要的作用。
4. 能量清除假说
生理情况下,脂肪组织清除多余能量的能力与摄入吸收营养的速率平衡。
随着体重的恢复,脂肪细胞的体积逐渐增大,清除多余能量的能力也随之减弱。葡萄糖和甘油三酯的波动更大,对餐后游离脂肪酸的抑制逐渐减弱。一旦接近脂肪细胞储存能量的最大容量,体重增加的速度就会降低。当体重减轻程度达到或超过一定程度,脂肪细胞会代偿性增生,导致胰岛素抵抗,从而为体重反弹打下基础。
体重减轻在一定程度上会唤醒身体的防御系统,以恢复既往消耗的能量储备的调定点,导致体重反弹。
对抗反弹的各种探索
1. 甲状腺激素
新型饮食策略肥胖预防(POUNDST)LOST研究是首个探究甲状腺激素在体重变化作用的临床试验。
研究发现,基线游离T3或T4水平越高,通过膳食计划减肥的个体在6个月和24个月时体重下降越多。但是基线甲状腺激素并不能预测体重下降或恢复。此外,游离T3和总T3水平的变化与体重及其代谢参数(静息代谢率、血压、血脂、瘦素等)变化呈正相关。
过去人们认为补充甲状腺激素可作为一种减肥的辅助手段,但是,对于甲亢的患者而言,其风险是要大于获益的,可能会出现心律失常、骨骼肌损伤、骨密度丢失和焦虑等问题。
另外,该项研究还对621名年龄在30~70岁的超重/肥胖受试者测定了基线血浆中全氟烷基物质(PFASS)浓度,这种物质主要用于不粘锅、蜡纸、塑料袋等制品中。
结果发现,较高的PFASS基线水平和体重反弹相关,尤其是女性。
2. 肠道“益生菌”
肠道菌群在肥胖的三级预防和治疗中都发挥了重要的作用,菌群通过影响机体能量吸收、脂肪贮存、慢性炎症、胃肠道激素等几个方面和肥胖相关。
一项实验表明,肥胖小鼠中涉及能力吸收的菌属增加,能降解膳食中的多糖,导致盲肠中短链脂肪酸丁酸、乙酸的水平增加,提高宿主从饮食中吸收能量的能力。
2015年Nature发表的一项研究揭示了二甲双胍改善血糖及产生不良反应的肠道菌群机制。

图3肠道菌群机制:绿色箭头表示有利,红色箭头表示不良反应
2015年Diabetes发表的一项研究表示,阿卡波糖可能通过增加肠道双歧杆菌数量降低体内内毒素血症水平,进而影响糖尿病患者体内慢性低度炎症状态。
2016年Nature的子刊Scientific Reports发表的一项研究表示,利拉鲁肽治疗的小鼠,整体肠道菌群结构和体重相关种类的丰度,体重增加最少。
马萨诸塞州综合医院、哈佛大学联合发表的一项动物实验研究,揭示了胃旁路手术(RYGB)术后肠道菌群的变化是手术降低体质量、改善代谢的机制之一。
该实验将小鼠分为RYGB组、假手术组(SHAM)、配重假手术组(WMS,减少卡路里摄入25%以匹配RYGB组小鼠体重)。
手术恢复期后,RYGB与SHAM组继续高脂饲养,WMS组采用限重高脂饲养。结果显示,RYGB组在术后3周后,体质量降低29±1.9%,且减重效果一直维持。而假手术组术后2-3周体质量开始反弹。

图4 小鼠术后体重曲线
此外,2010年法国的一项人群研究也证实了这项机制的存在。研究人员采用实时定量PCR,对30名行RYGB手术的肥胖患者和13名正常体重的对照人群的粪便样本进行了菌群分析。
结果显示,普氏菌属属于拟杆菌门,丰度在M0肥胖人群该比率显著低于对照组,手术后3个月比率回升。该比率与肥胖负相关,相关性主要依赖于热量摄入。另外,大肠埃希氏菌术后3个月显著增加,此菌丰度和脂肪量以及瘦素水平呈负相关,且与食物摄入无关。
两种可能的思路
基于肠道菌群对减重反弹的影响机制,2016年Nature发表的一篇文章发现两种黄酮类化合物(芹黄素和柚皮素)的水平的减少干扰UCP-1α基因的表达,降低能量消耗和热卡的大量燃烧。
通过补充因节食丢失的黄酮类化合物,可能会有效对抗节食后体重反弹。
还有一种思路,是通过抑制乙酰辅酶A羧化酶(ACC)的活性,从而调节食欲和脂肪代谢。
大多数减重方法都侧重达到能量负平衡,但是,这容易造成代偿性食欲增加,导致体重反弹。
研究人员对部分小鼠进行改造,降低ACC对蛋白激酶(AMPK)的敏感度。在使用标准饲料喂养一段时间后,发现改造后的小鼠比野生鼠瘦小,体内脂肪总量也略少。
进一步研究发现,造成这一差异的原因在于进食量。低温时,野生小鼠会增加进食量增加产热,而改造小鼠进食量不受温度变化影响。其次,尽管改造小鼠的胃饥饿素水平升高,但是食量并不增加。这表明,通过阻断这两种酶的信号通路可能会影响小鼠对饥饿的反应。
最后,你一定想问,减肥这件事要坚持多久?
一项研究发现,减重者一年后的激素调节机制发生了明显改变:一方面抑制食欲激素(GLP-1和PYY3-36)显著升高,另一方面促进食欲激素在实验初期升高之后最终降回了减重前的水平。
陈兵教授表示:“只要熬过一年,情况会有所好转。医生需要鼓励患者,再坚持坚持。”
所以,减肥这件事——1年起步。
 39健康网
39健康网 血脂高不宜吃的食物2024-11-21
血脂高不宜吃的食物2024-11-21 手麻脚麻是糖尿病初期的症状吗2024-11-21
手麻脚麻是糖尿病初期的症状吗2024-11-21 血钾高怎么降下来2024-11-21
血钾高怎么降下来2024-11-21 血糖低有什么明显症状2024-11-21
血糖低有什么明显症状2024-11-21 甲状腺有哪些症状出现2024-11-21
甲状腺有哪些症状出现2024-11-21 口干口渴喝水不解渴怎么办2024-11-21
口干口渴喝水不解渴怎么办2024-11-21 血糖高的人吃什么水果好2024-11-21
血糖高的人吃什么水果好2024-11-21 血脂高有什么症状和不舒服2024-11-21
血脂高有什么症状和不舒服2024-11-21 吃什么补锌儿童2024-11-21
吃什么补锌儿童2024-11-21 吃什么可以促进宝宝吸收营养2024-11-21
吃什么可以促进宝宝吸收营养2024-11-21 初中生性早熟还可以长高吗2024-11-21
初中生性早熟还可以长高吗2024-11-21
 自卑心理评估,测你内心真实的自卑程度心理测试
自卑心理评估,测你内心真实的自卑程度心理测试 测试一下你10年后的体重心理测试
测试一下你10年后的体重心理测试









